Obstructieve slaapapneu (OSA) is een soort ademhalingsstoornis die optreedt tijdens de slaap. Het wordt vaak onderschat, hoewel onbehandelde apneu tot veel andere aandoeningen kan leiden. Daarom is het heel belangrijk om een goede diagnose te stellen en een behandeling in te stellen. Als je vermoedt dat je deze aandoening hebt, is het essentieel dat je je arts raadpleegt.
Inhoudsopgave
- 1 Slaapapneu – informatie in een notendop
- 2 Hoe ziet slaapapneu eruit?
- 3 Hoe lang duurt slaapapneu?
- 4 Waarom wordt een patiënt met apneu vaak wakker?
- 5 Slaapapneu – soorten
- 6 Slaapapneu – symptomen
- 7 Bij wie komt slaapapneu voor?
- 8 Wat kan slaapapneu veroorzaken?
- 9 Slaapapneu – effecten
- 10 Kan slaapapneu dodelijk zijn?
- 11 Welke arts behandelt slaapapneu?
- 12 Slaapapneu – welke tests uit te voeren?
- 13 Hoe behandel je slaapapneu?
Slaapapneu – informatie in een notendop
- Slaapapneu is een ademhalingsstoornis tijdens de slaap die leidt tot tijdelijke hypoxie.
- Er zijn twee soorten van deze aandoening – obstructieve slaapapneu en centrale slaapapneu.
- Het belangrijkste symptoom is luid snurken.
- Apneu kan gevaarlijk zijn voor het lichaam en draagt, indien onbehandeld, bij tot andere gezondheidsproblemen.
Hoe ziet slaapapneu eruit?
Tijdens een episode van slaapapneu zakt de bovenste luchtweg, voornamelijk de wanden van de keelholte, in. De spieren van het zachte gehemelte en de huig ontspannen zich dan, zodat de luchtstroom door de luchtweg gedeeltelijk of volledig geblokkeerd wordt. Bij sommige mensen ontstaat apneu ook door een slappe tong tijdens de slaap. Daarnaast is een kenmerkend symptoom luid snurken, dat optreedt door een beperkte luchtstroom wanneer het lichaam meer moeite moet doen om te ademen. De symptomen treden meestal op wanneer je op je rug slaapt.
Hoe lang duurt slaapapneu?
Er is sprake van slaapapneu wanneer de ademhaling stopt of oppervlakkig wordt gedurende een periode van minstens 10 seconden of langer. Sommige episodes van deze ademhalingsstoornis duren wel 90 seconden. Hoe vaker en/of langer apneu’s voorkomen, hoe groter het gezondheidsrisico.
Waarom wordt een patiënt met apneu vaak wakker?
Patiënten met deze aandoening hebben vaak last van nachtelijk wakker worden. Wat is hiervan het gevolg? Tijdens een apneu-episode wordt de luchtstroom moeilijk of volledig geblokkeerd. In reactie hierop probeert het lichaam de normale ademhaling te herstellen, wat leidt tot ontwaken. Dit is een verdedigingsmechanisme tegen levensbedreigende hypoxie.
Slaapapneu – soorten
Er zijn twee hoofdtypen van deze ademhalingsstoornis – obstructieve slaapapneu en centrale slaapapneu.
Obstructieve slaapapneu (OBS)

Obstructieve slaapapneu (OBS) komt het meest voor – ongeveer 85-90% van alle gevallen. Volgens de definitie die in 1999 werd ontwikkeld door de American Academy of Sleep Medicine, is het een aandoening die wordt gekenmerkt door herhaaldelijke episodes van significante vermindering of volledige stopzetting van de luchtstroom door de luchtweg ter hoogte van de keel, met verhoogde inspanning van de ademhalingsspieren. Apneus worden enkele tot tientallen keren per uur herhaald, wat resulteert in voorbijgaande hypoxie.
Centrale slaapapneu (CBS)
Centrale slaapapneu is zeldzaam – het gaat om ongeveer 1-5% van alle gevallen van apneu. Het gaat om het volledig stoppen van de luchtstroom door de luchtwegen tijdens de slaap met gelijktijdige stopzetting van de ademhalingsbewegingen van de borstkas en de buik. De oorzaak is een tijdelijke onderbreking in de stroom van zenuwimpulsen van de hersenen naar de spieren die de ademhaling regelen. Het treedt meestal op als gevolg van andere ziekten, zoals hartfalen of ziekten van het zenuwstelsel. Het kan ook tijdelijk voorkomen bij gezonde mensen, vooral als ze zich op grote hoogte bevinden.
In tegenstelling tot obstructieve slaapapneu gaat centrale apneu niet noodzakelijk gepaard met snurken. In dit geval kunnen de symptomen ’s nachts beperkt blijven tot pauzes in de ademhaling. Bovendien wordt bij de behandeling een iets ander apparaat gebruikt, dat complexer is dan bij OBS.
Slaapapneu – symptomen
Slaapapneu gaat gepaard met een verscheidenheid aan symptomen die zowel ’s nachts als overdag optreden als gevolg van de stoornis. Sommige symptomen zijn niet-specifiek, omdat ze kunnen lijken op die van andere aandoeningen. Om deze reden kan de diagnose van slaapapneu nog gecompliceerder zijn.
Symptomen die ’s nachts optreden
De belangrijkste symptomen die ’s nachts optreden, kunnen we onderscheiden:
- luid, onregelmatig snurken,
- rusteloze, onderbroken slaap,
- plotseling wakker worden met het gevoel buiten adem te zijn, moeite hebben om op adem te komen,
- problemen om weer in slaap te vallen,
- angstig gevoel bij het wakker worden,
- hartkloppingen,
- frequente behoefte om te plassen tijdens de nacht,
Symptomen overdag
Sommige ongemakken overdag kunnen het gevolg zijn van slaapapneu. Deze omvatten:
- gevoelens van slapeloosheid, slaperigheid en vermoeidheid overdag,
- concentratieproblemen,
- een gevoel van aanzienlijke droogte in de mond na het wakker worden,
- prikkelbaarheid,
- ochtendhoofdpijn,
- afname van libido,
- overdag in korte, oncontroleerbare dutjes vallen, bijvoorbeeld tijdens het televisiekijken.
Bij wie komt slaapapneu voor?
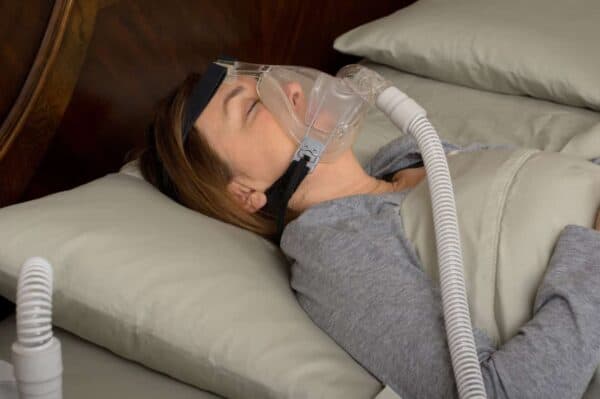
Slaapapneu komt voor bij ongeveer 2-4% van de bevolking, vaker bij mannen dan bij vrouwen. Het komt vooral voor bij mensen met overgewicht en obesitas. Het wordt geassocieerd met een te grote nekomtrek (meer dan 43 cm bij mannen, meer dan 40 bij vrouwen) en dus een verhoogd risico op beknelling van de luchtwegen. Diabetes en hypertensie zijn ook risicofactoren.
Het is vermeldenswaard dat geïsoleerde apneus, die enkele of enkele seconden duren, bij de meeste gezonde mensen kunnen voorkomen, vooral tijdens het inslapen. In ziektetoestanden komen apneus vaker voor en duren ze langer dan 10 seconden. Bovendien kunnen apneus als gevolg van alcoholgebruik optreden bij gezonde mensen of verergeren bij zieke mensen.
Wat kan slaapapneu veroorzaken?
Slaapapneu komt veel vaker voor bij mensen die alcohol gebruiken. Alcoholische dranken ontspannen de spieren, waaronder die van het gehemelte en de keel. Daarom kunnen zelfs gezonde mensen in deze situatie last hebben van snurken, terwijl bij mensen met slaapapneu de symptomen nog erger worden als er alcohol wordt gedronken. Daarnaast is apneu ook een veel voorkomende klacht bij rokers.
Slaapapneu – effecten
Slaapapneu kan bijdragen aan veel negatieve gevolgen voor de gezondheid. Het directe gevolg is onder andere hypoxie in het hele lichaam. Als gevolg hiervan kan iemand met onbehandelde apneu slaapgebrek hebben, overdag dutjes doen en concentratieproblemen hebben. Daarnaast kan de aandoening bijdragen aan hartaanvallen, beroertes, hoge bloeddruk, diabetes en depressie.
Kan slaapapneu dodelijk zijn?
Slaapapneu kan gevaarlijk zijn voor je gezondheid. In sommige gevallen kan het zelfs dodelijk zijn. Een beroerte of hartaanval als gevolg van slaapapneu kan tragische gevolgen hebben. Bovendien kan in extreme gevallen een ademstilstand tijdens een slaapapneu-episode leiden tot een plotselinge dood door hartstilstand. Indirecte risico’s ontstaan ook door ongecontroleerde dutjes midden op de dag – zogenaamde ‘microslaap’ in onverwachte situaties, bijvoorbeeld tijdens het autorijden, kan leiden tot een dodelijk ongeval.
Welke arts behandelt slaapapneu?
In het geval van slaapapneu is het verstandig om in eerste instantie naar je huisarts of internist te gaan, die je na een eerste anamnese zal doorverwijzen naar andere specialisten. Meestal zal dit een otolaryngoloog zijn, omdat deze arts gespecialiseerd is in aandoeningen van neus en keel. Een longarts, die ziekten van de longen en luchtwegen behandelt, is ook een mogelijke keuze. Soms is een consult bij een neuroloog ook nuttig. Het probleem van slaapapneu wordt ook behandeld door een slaaparts, hoewel dit type specialisatie nog niet erg gebruikelijk is in Polen.
Slaapapneu – welke tests uit te voeren?
De meest gebruikte test bij de diagnose van obstructieve slaapapneu is polysomnografie of polygrafie.
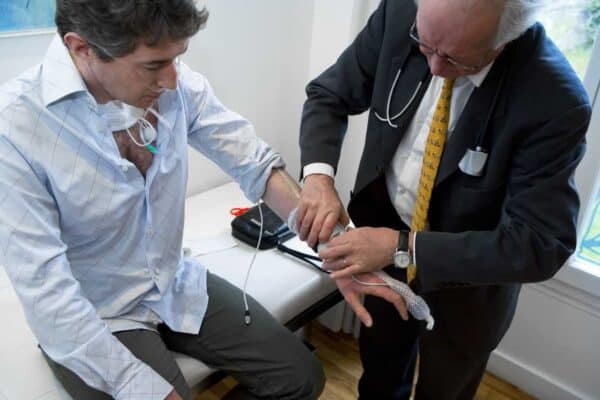
Een polygraaf kan bij de patiënt thuis worden uitgevoerd. Het is een diagnostische test om de aanwezigheid van ademhalingsstoornissen tijdens de slaap vast te stellen. De polygraaf kan de luchtstroom, saturatie, het optreden van snurken, positie en ademhalingsinspanning beoordelen.
Polysomnografie meet ook spierspanning, EEG (elektro-encefalografie) en elektro-oculogram. Dit type test vereist aansluiting op gespecialiseerde apparatuur in een ziekenhuis of centrum gespecialiseerd in slaapstoornissen. Het is de meest nauwkeurige methode om slaapapneu te diagnosticeren.
Naast gespecialiseerde onderzoeken is het raadzaam om basisbloedonderzoeken en andere tests uit te voeren die de arts heeft bevolen om de aanwezigheid van ziekten die soortgelijke symptomen geven, uit te sluiten.
Hoe behandel je slaapapneu?
Een belangrijk punt bij de behandeling van apneu is om je levensstijl aan te passen. Het kan helpen om te stoppen met stimulerende middelen, omdat deze de symptomen kunnen verergeren. Voor mensen met obesitas is het belangrijk om af te vallen, omdat dit een van de belangrijkste factoren is bij apneu. Daarnaast is het raadzaam om te zorgen voor lichamelijke activiteit, een regelmatige levensstijl of om preventieve onderzoeken uit te voeren.
Het is echter belangrijk om te onthouden dat slaapapneu een consult met een specialist vereist, die de juiste behandeling zal kiezen. De meest gebruikte behandeling is een speciaal apparaat – CPAP. Het creëert een constante positieve druk in de luchtweg. De patiënt heeft tijdens het slapen een speciaal masker of neuskussensysteem met een slangetje dat verbonden is met het apparaat. Er wordt lucht in de luchtweg geperst, waardoor de keel niet dichtklapt en apneu wordt voorkomen. Het is de minst invasieve methode, omdat er geen operatie of medicatie voor nodig is. Bij mensen met complicaties van apneu kan een complexere behandeling nodig zijn.
Dit artikel dient alleen ter informatie en is geen vervanging voor professioneel advies. Als je vermoedt dat je slaapapneu hebt, raadpleeg dan je arts voor een juiste diagnose en de juiste behandeling.
Bibliografie:
Ancoli-Israel, S. i in. (2008). Cognitive Effects of Treating Obstructive Sleep Apnea in Alzheimer’s Disease: A Randomized Controlled Study, Journal of the American Geriatric Society 56; 2076–2081.
Domaradzki, D., Stryjewski, P. J., Konieczyńska, M., Lelakowski, J. (2016). Obturacyjny bezdech senny — diagnostyka i postępowanie terapeutyczne. Folia Cardiologica 2016; 11(3): 253 – 259.
Kiciński, P., Zakrzewski, M., Dybała, A., Zubilewicz, R., Mosiewicz, J., Jaroszyński, A. (2012). Obturacyjny bezdech senny — zasady diagnostyki i leczenia. Forum Medycyny Rodzinnej 2012; 6(5): 228 – 235.
Kowalewska, B., Gołębiewska, A., Krajewska – Kułak, E. (2017). Zespół bezdechów sennych – wpływ na organizm człowieka. Holistyczny wymiar współczesnej medycyny, Tom III; 144-160.
Lech, J. i in. (2013). Cierpienie pacjentów z zaburzeniami oddychania w czasie snu. Studia Medyczne 2013; 29(1): 95 – 101.
Mosley M. (2021). Moc dobrego snu. Jak spać, by być bardziej szczęśliwym, zdrowym i wypoczętym. Warszawa: Wydawnictwo Otwarte.
Walker, M. (2019). Dlaczego śpimy. Odkrywanie potęgi snu i marzeń sennych. Warszawa: Wydawnictwo Marginesy.
Wąsik, M., (2016). Obturacyjny bezdech senny – problem interdyscyplinarny. Medycyna po Dyplomie,2016 (2)

Afgestudeerd in psychologie, gecertificeerd sociaal vaardigheidstrainer, handtherapeut, auteur van psycho-educatieve artikelen. Haar interessegebied is kinderpsychologie en CGT- en ACT-psychotherapie.
